Gestarsalud presenta un análisis a los cinco proyectos de reforma a la salud y los elementos coincidentes entre los mismos, así como propuestas para la discusión en el Congreso.
Por: Equipo técnico de Gestarsalud
En las últimas semanas el país ha conocido cinco proyectos de ley para reformar el sistema de salud. Aunque se anunció que por unidad de materia estas iniciativas van a acumularse para facilitar su discusión en el Congreso, vale la pena analizar las propuestas centrales de cada uno de ellos, tanto el del Gobierno, como el de la sociedad civil (Pacientes Colombia), los partidos de oposición (Cambio Radical y Centro Democrático) y los partidos de la coalición de gobierno (Liberal, Conservador y de la U).
Para Gestarsalud, gremio de EPS que afilian a cerca de 20 millones de personas, mayoritariamente del régimen subsidiado, es relevante exponer de manera concisa y detallada estas propuestas con el fin de ilustrar a los lectores sobre las mismas y así puedan apreciarlas y tener sus propias conclusiones, promoviendo el apoyo a un debate participativo en el legislativo.
Puntos en común
En todos los proyectos de ley presentados, excepto el del Gobierno, las EPS permanecen en el sistema conservando algunas de las funciones propias del aseguramiento bajo la denominación de EPS, Entidades Gestoras de Salud y Vida (partidos de Gobierno) o Agentes Gestores (Centro Democrático). En la propuesta del Gobierno, a pesar de dejarlas descritas, prácticamente las elimina al fragmentar sus funciones en otras entidades y transformarlas en otro tipo de actor.
Salvo en el proyecto de ley presentado por el Gobierno, que establece la inscripción o el empadronamiento en los Centros de Atención Primaria (CAP), limitando su libre elección, y que asigna la función de la conformación de la red de prestadores a los Fondos Regionales, los proyectos
proponen conservar el proceso de afiliación a cargo de las EPS o Gestoras, garantizando además la libre escogencia de esta última y de la puerta de entrada al sistema, así como la función de conformar, monitorizar y gestionar la red de prestadores.
Para la gestión del riesgo en salud, en todos los proyectos se reafirma la necesidad de articulación y coordinación entre los diferentes actores del sistema en pro de la salud individual y colectiva con enfoque territorial, así como el especial énfasis en la atención primaria en salud (APS) y los determinantes sociales. En este aspecto se observa concordancia con lo presentado por el Gobierno, pues la APS y los determinantes juegan un papel relevante.
En lo que respecta a la puerta de entrada al sistema, los proyectos de ley mantienen la línea de los CAP públicos, privados y mixtos, siendo definida la capacidad de estos lugares únicamente en la reforma presentada por el Gobierno, que plantea un máximo de 25.000 habitantes. Del mismo modo, se propone la conformación de equipos extramurales, los cuales están planteados bajo diferentes denominaciones: Equipos Médicos Interdisciplinarios Territoriales (EMIT) en el proyecto del Gobierno; Equipos Interdisciplinarios de Atención Primaria en Salud (EPAS), en el de partidos de gobierno; y Equipos Básicos de Salud, en el de Pacientes Colombia.
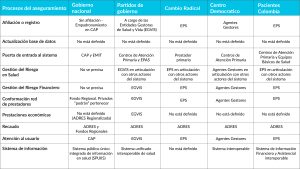
Frente a la rectoría y dirección del sistema existe coincidencia entre los diferentes proyectos presentados en cuanto a la creación del Consejo Nacional de Seguridad Social en Salud, sin embargo, se evidencian diferencias en cuanto a su conformación y funciones.
En cuanto al talento humano en salud, hay coincidencias frente a la dignificación mediante condiciones de trabajo estables; se propone la creación de una Política de Talento Humano en Salud para lograr la formalización laboral y la creación de incentivos para el talento humano.
Espacios y mecanismos de participación ciudadana y de organizaciones sociales y civiles y el empoderamiento comunitario en salud son incluidos en todos los proyectos de ley presentados.
Sobre la gestión del riesgo financiero, aspecto clave para la sostenibilidad del sistema, hay una diferencia marcada entre el proyecto de ley del Gobierno y las otras cuatro propuestas: mientras que en el primero no hay responsable de la gestión de este riesgo, en los otros esta función recae en las EPS o Gestoras.
En los proyectos presentados por partidos de gobierno, Centro Democrático y Gobierno Nacional las EPS o Gestoras realizan la asignación de recursos entre las IPS y proveedores de tecnologías en salud, mientras que la ADRES será la encargada realizar el giro de los recursos, diferencia significativa con el del Gobierno, en el que la asignación y giro de recursos estará a cargo de los Fondos Regionales de Salud y la ADRES.
En los proyectos ajenos al Gobierno se describen mecanismos de compras centralizadas y regulación de precios de medicamentos, sin embargo, en ninguno de los proyectos se señala de manera explícita los mecanismos de dispensación y garantía en la entrega completa y oportuna de los medicamentos para los pacientes.
En el proyecto de ley de los partidos de gobierno, las prestaciones económicas serían reconocidas por las llamadas Entidades Gestoras de Salud y Vida con cargo a recursos de la Unidad de Pago por Capitación y toda mujer en Colombia recibiría prestaciones económicas por licencia de maternidad; los demás no hacen referencia al responsable de esta función.
En resumen, el análisis muestra que en los textos de los proyectos de ley, salvo el del Gobierno, queda clara la necesidad de contar en el sistema con las EPS o quien haga sus veces. Estas entidades deberán tener un talento humano idóneo y herramientas tecnológicas y administrativas adecuadas para ello. El afán de sustituirlas no puede llevar a la improvisación y al deterioro de funciones que va en contra de la atención a los usuarios.
Al comienzo del debate sobre la reforma se interpretó la labor de las EPS como de simple intermediación financiera, afirmando que su eliminación no sería traumática. La realidad es tozuda y el texto mismo de la reforma presentada por el Gobierno termina por reconocer, tácitamente, la importancia del rol de las EPS, pues dedica la parte más importante y robusta del articulado a reacomodar y distribuir sus funciones en varias nuevas instancias, sin augurar mejora alguna y amenazando la integralidad y eficiencia de la garantía del derecho a la salud.
Desde Gestarsalud reconocemos que el país tiene que avanzar en varios aspectos que se han propuesto y por eso afirmamos que existe un consenso nacional en, al menos, los siguientes puntos que también aborda la reforma del Gobierno: fortalecer la atención primaria en salud y el trabajo intersectorial para trabajar los determinantes de la salud; mejorar la infraestructura de la red pública hospitalaria, el acceso a los servicios de salud en las zonas rurales y las condiciones de trabajo del talento humano en salud, así como incrementar su formación tanto en cantidad, como en capacidad resolutiva.
No obstante, aún existen elementos que no han sido abordados por ninguna de las reformas propuestas. Entre ellos destacan:
1. Ningún sistema de salud en el mundo puede garantizar la cobertura sin límites ya que los recursos son finitos; generar la expectativa de protección al derecho a la salud sin límites y sin ninguna condición de sostenibilidad financiera es una promesa incumplible.
2. Es importante fomentar nuevos modelos de prestación de servicios con equipos interdisciplinarios con alto nivel de resolutividad y efectividad que permitan optimizar los recursos disponibles.
3. Hay un problema estructural en la capacidad técnica de las Entidades Territoriales para ejercer las actividades de Promoción y Prevención.
El sistema que tenemos hoy en su esencia mantiene los principios de la Ley 100 de 1993; no obstante, en estos años ha evolucionado y se han hecho importantes transformaciones. Seguramente se necesitarán muchas más, construyendo sobre lo que hay. No se puede acabar con la historia de más de 30 años y los avances en el afianzamiento del derecho, la gestión institucional, la tecnología y el trabajo de miles de personas, así como de los pacientes que se han empoderado y han exigido sus derechos.